切除適応のポリープはしっかり治療するようにしましょう。
大腸がんのリスクとされているものを以下にまとめます。
大腸ポリープ
大腸ポリープには炎症性ポリープ、過形成ポリープ、過誤腫性ポリープ、腫瘍性ポリープなど色々な種類がありますが、切除は必要なポリープは腺腫性ポリープです。腺腫性ポリープは大腸ポリープの約80%を占めていると言われており、悪性化して大腸がんになることがあります。
炎症性腸疾患
潰瘍性大腸炎、クローン病などの炎症性腸疾患を罹患している方は大腸がんのリスクが上がると言われています。これらの病気は「指定難病」として国が定めており、発症した場合、長期間の治療が必要です。潰瘍性大腸炎に関しては発症10年以上経過した「全大腸炎型」での癌化リスクが高いと言われています。
遺伝的要因
大腸がんの約5%は遺伝性のがんと言われており、このような方は他のがんにもかかりやすくなります。また、大腸がんの約25%は複数の遺伝子変異が関係していると言われています。
加齢
年をとるにつれて遺伝子が傷つき癌になりやすくなってきます。統計では40-50歳ぐらいから大腸がんのリスクが上がると言われています。
生活習慣
「食の欧米化」など肉中心の食事、不摂生を続けることで大腸がんのリスクが上がると言われています。アルコール摂取に関してはビールジョッキ3杯を毎日飲んでいると大腸がんのリスクが2.15倍上がるという報告もあります。
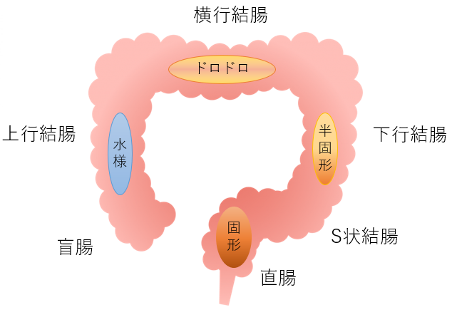
中でも大腸がんを予防するうえで重要なリスク因子となるのは大腸ポリープだと思います。なぜならば、リスクを肉眼で確認することができ、切除することでしっかりとがんの芽を摘むことができるからです。切除を考慮するポリープとしては大きさが6mm以上の腺腫性ポリープとされていますが、5mm以下のポリープでも見た目でがんの成分が含まれていそうなら切除の対象となります。ポリープの切除法としてはEMR(内視鏡的粘膜切除術)、ESD(内視鏡的粘膜下層剥離術)、CSP(コールドスネアポリペクトミー)がありますがよく使われるのはEMRとCSPです。
EMR
病変の下の層に液体を注入し、ポリープを粘膜の表面から浮かせます。その後ポリープにスネア(輪っか状の電気メス)をひっかけて通電して切除します。適応病変としては①腺腫性ポリープ、②転移巣のない早期癌までとなります。大きいポリープも切除可能ですが医療機関によっては入院での治療となる場合もあります。
CSP
病変の下に直接スネアをひっかけて通電せずに切除する方法です。適応としては①大きさ10mm未満、②茎がないポリープ、③肉眼所見ががんでないとなります。10mm以上の大きいポリープは切除できませんが出血のリスクが少ないため、日帰りでの手術が可能です。
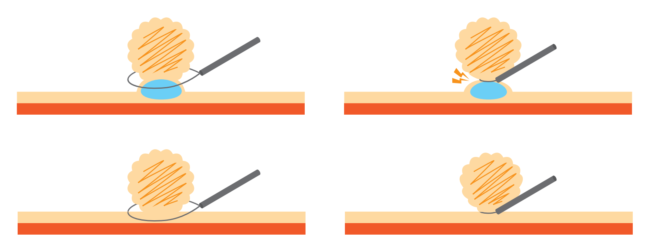
※上がEMR、下がCSP